¿Qué es la dermatitis atópica?
La dermatitis atópica (DA) o eccema atópico es una enfermedad de la piel inflamatoria y muy pruriginosa (es decir causa mucha picazón o rasquiña) de larga duración con periodos de mejoría absoluta en el que desaparecen completamente las lesiones y periodos de aparición empeoramiento de las mismas. los signos de la enfermedad varían de acuerdo a la edad del paciente, es más común en niños, pero puede afectar todas las edades, es más frecuente en personas que tengan historia personal y familiar de atopia (alergias).
Síntomas y signos de la dermatitis atópica.
Dermatitis atópica:
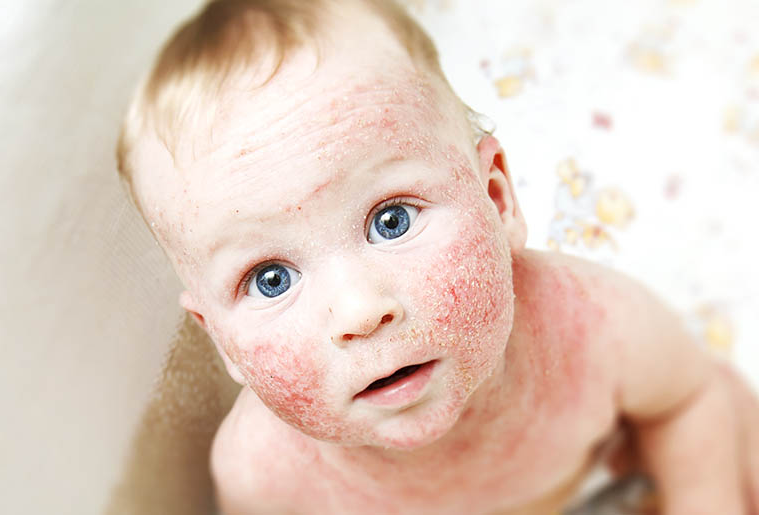
En niños menores de dos años (dermatitis atópica del lactante)
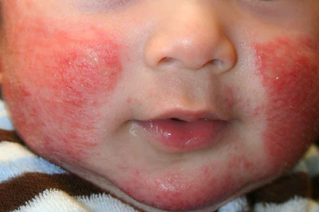
hay enrojecimiento, Pequeños bulto elevado y sólido en la piel, rojizos que se ve con facilidad (pápulas) y dermatitis aguda (eccema del lactante) con costras rojas, aparece en cara, codos, rodillas en su parte externa y cuero cabelludo en los primeros meses que puede confundirse con dermatitis seborreica (caspa amarillenta)
En niños mayores de dos años:
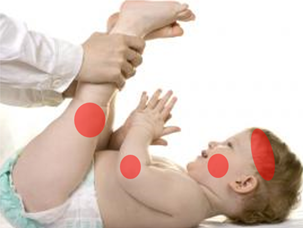
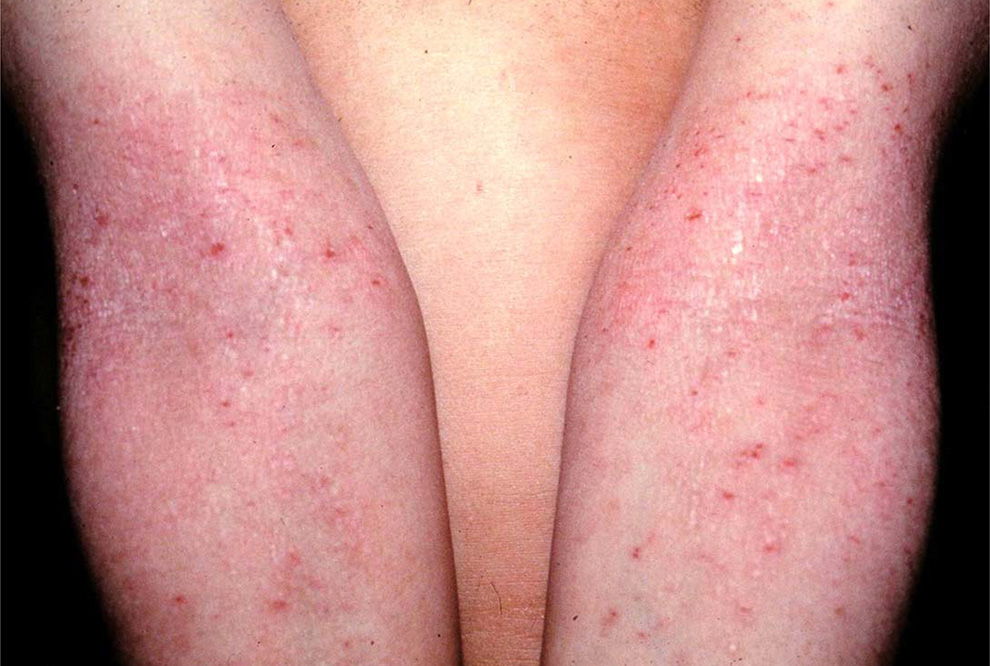
Las localizaciones de las lesiones cambian en este rango de edad y aparecen en las flexuras de codos y rodillas, pero puede aparecer en cualquier parte del cuerpo y debido a la duración y al rascado enérgico de las lesiones se produce un fenómeno llamado liquenificacion, es decir la piel se torna más gruesa y oscura.
se puede presentar dermatitis plantar juvenil que se manifiesta por enrojecimiento y descamación que afectan las plantas, los pulpejos y el dorso de los dedos
En los adultos:
se manifiesta en superficies de flexión de las extremidades, el cuello, la nuca, dorso de las manos o genitales; hay placas de piel engrosada y oscura o enrojecimiento, Pequeños bulto elevado y sólido en la piel con un borde definido (pápula) que se ve con facilidad. Hay formas que simulan otras entidades (eccema numular, prurigo, dermatitis seborreica o eritrodermia).
¿Que causa la dermatitis atópica?
Es multifactorial por interacción de factores genéticos, inmunitarios y ambientales. Suelen encontrarse antecedentes personales o familiares de atopia (alergia)
Esto se produce debido a un “defecto” en la estructura de la piel, que hace que su función como “barrera” sea menos eficaz y por eso se dan brotes inflamatorios.
¿Cómo se diagnostica la dermatitis atópica?
Se puede diagnosticar observando la piel y viendo su historial medico
¿Cómo prevenir la dermatitis atópica? Y ¿Cómo tratar la piel con dermatitis atópica?
Recomendaciones a seguir:
- • técnicas de manejo del estrés y la modificación del comportamiento pueden reducir las exacerbaciones causadas por el prurito.
- • terapia de apoyo psicológico.
- • Se recomienda permanencia en un clima templado y seco.
- • uso de ropa holgada de algodón.
- • no usar ropa de lana o fibras sintéticas.
- • la ropa en contacto con la piel debe lavarse con jabón, sin usar detergentes, blanqueadores ni suavizantes.
- • es necesario evitar la exposición excesiva a la luz solar, pero sobre todo a jabones, pomadas y cosméticos.
- • Los pacientes pueden bañarse, pero sólo con agua tibia y sustitutos de jabón.
- • no debe friccionarse la piel.
- • se deben cortar las uñas dos veces por semana y mantenerlas limpias, así se evitan laceraciones y sobreinfecciones.
- • pueden recomendarse aceites hidromiscibles para el agua de la bañera o para la piel húmeda;
- • si se va a una piscina es recomendable tomar una ducha y luego aplicar aceite o crema hidrosoluble.
- • Hay controversia respecto a la participación de la alimentación, y la dieta de exclusión sólo se justifica ante hipersensibilidad a alimentos; en algunos estudios los prebióticos o lactobacilos han resultado útiles.
tratamientos para la dertatitis Atópica
Para el prurito deben administrarse antihistamínicos por vía sistémica;
Se usan los de primera generación por su efecto sedante, como difenhidramina, clorfeniramina, hidroxicina, o ciproheptadina,
también puede utilizarse loratadina, cetirizina o acrivastina, 10 mg una vez al día, principalmente en adultos para evitar el efecto sedante
Ante lesiones diseminadas o sobre infectadas puede utilizarse un antibiótico sistémico, como la dicloxacilina o la eritromicina, durante una semana.
Los glucocorticoides son los fármacos más usados por la mejoría rápida y notoria que producen, pero la gran cantidad de efectos adversos y el empeoramiento posterior constituyen una de sus más importantes contraindicaciones; podrían usarse en pacientes seleccionados, y en manos expertas, en especial los de baja potencia, como la hidrocortisona al 0.5, 1 o 2%. En pocas ocasiones se usan los glucocorticoides de mediana potencia como butirato de hidrocortisona, dexametasona al 0.01%, metilprednisolona al 0.25% o propionato de fluticasona.
Puede haber casos en que, a pesar de aplicar la crema durante varios días, las zonas con dermatitis no desaparezcan, o incluso se extiendan. En estos casos, que son los menos frecuentes, es recomendable consultar con un dermatólogo porque puede ser necesario poner algún tratamiento oral.